【從強制評鑑到自律認證——醫美安全監管的隱憂和挑戰】
衛福部今年(2025)11月預告修正《特定醫療技術檢查檢驗醫療儀器施行或使用管理辦法》,原本立意良好:
● 終結「直美」亂象,並有落日條款
● 將光電治療、針劑注射全面納管
● 從事高風險手術診所強制評鑑,維護病人安全與醫療品質
▲ 然而,最終修正版本有三大讓步:
怎麼把關? 強制評鑑 → 自律認證
由誰把關? 第三方 → 相關醫學會共同統籌、縣市衛生局造冊管理

【從強制評鑑到自律認證——醫美安全監管的隱憂和挑戰】
衛福部今年(2025)11月預告修正《特定醫療技術檢查檢驗醫療儀器施行或使用管理辦法》,原本立意良好:
● 終結「直美」亂象,並有落日條款
● 將光電治療、針劑注射全面納管
● 從事高風險手術診所強制評鑑,維護病人安全與醫療品質
▲ 然而,最終修正版本有三大讓步:
怎麼把關? 強制評鑑 → 自律認證
由誰把關? 第三方 → 相關醫學會共同統籌、縣市衛生局造冊管理

【醫院評鑑改革應回歸公共利益與分配正義】
醫學中心家數突破上限後,各界紛紛呼籲醫院評鑑制度與時俱進。社會更關注的是——評鑑改革要如何進行,才能真正維持醫院間的良性競爭與進退場制度,並確保「具醫學中心資格」的醫院,確實肩負起急重難罕的照護任務。
● 醫院評鑑勿淪為資格競賽
醫院評鑑制度的本意,是確保病人權益、醫療品質、推動分級醫療與公平就醫的公共政策工具,不應淪為醫院間「升格競賽」的通行證。
而2023年評鑑結果,不僅讓「醫學中心家數打破上限」,更出現半數集中在雙北的現象,顯示制度設計已偏離促進區域平衡與醫療分工的初衷,病人仍然無法獲得公平的照護。
● 兌現檢討評鑑制度的承諾
面對外界對評鑑透明度、公信力與目標的質疑,衛福部2025年初承諾檢討醫院評鑑制度。若僅為了回應監察院糾正,而將家數上限「降回八家」,流於數字遊戲,卻沒有同步檢視評鑑標準與區域醫療需求的連結,恐仍只是形式調整。真正該改革的,是評鑑制度如何反映醫療量能分布,並確保各層級醫院在體系中各司其職。

近來「輕症衝大醫院」的討論再度升溫。衛福部陸續端出一系列政策藍圖,像是個別醫院總額、假日急症中心、門診部分負擔調整等,有的正在跑,有的準備起跑,有的還在暖身。在檢討病人跑大醫院的同時,我們應該先問:制度本身出了什麼問題?
醫改會從「看輕症」角度,整理問題的2大根源:
【醫院看輕症】支付標準才是問題的根
自2015年起,醫改會多次揭露了大小醫療院所「同病不同酬」的亂象,以及「不同病同酬」造成不公的現象。也就是說,同樣的診斷與治療,診所與醫院的給付不同,加上「重數量、輕品質」的取酬方式,使得即使是資源豐厚、裝備精良的大醫院,也傾向選擇「輕症病人、衝門診量」。
過時的政策引導造成資源錯置,也讓重症、複雜病人,得不到充足照護;而許多優秀基層醫療的價值也因制度而遭貶低。要解決「輕症擠大醫院」的問題,支付制度改革是第一步。
【輕症沒定義】健保署十數年來的怠惰

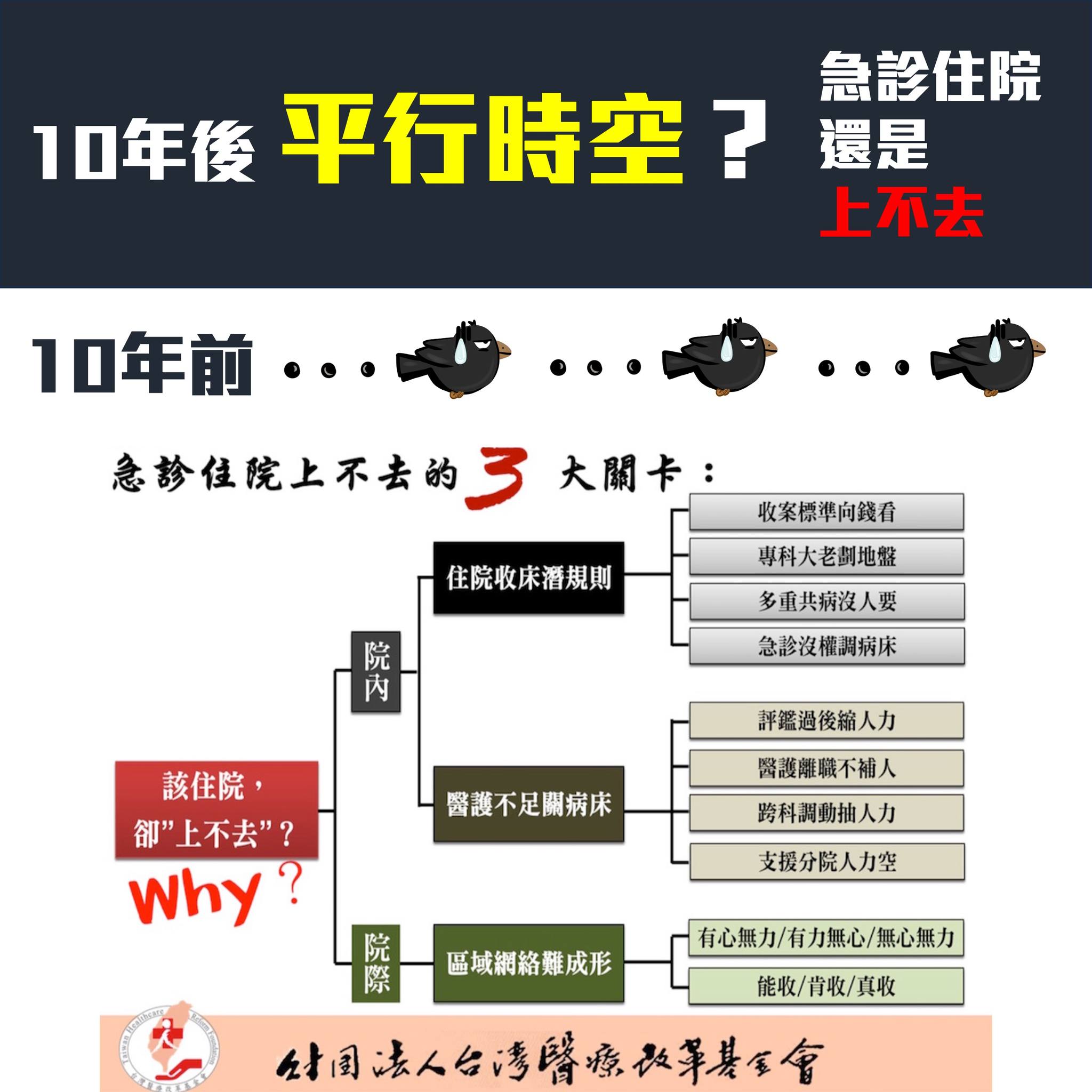
【解決急診室擁擠≠急診壅塞】
⋯醫改會呼籲應有5方面監測⋯
假日夜間孩子發燒、長輩突發不適等,診所沒開,只好衝急診,是許多人有的經驗。11月起,衛福部將在六都試辦「假日急症中心」,比照基層醫療收費。醫改會提出3點提醒,讓大家更清楚這項措施的定位與期待:
● 假日急症中心,未必能解決「急診壅塞」
本項政策取經日本,日本設置「假日夜間急症中心」的目標,是補上365天的常見診療空窗期,讓有急症的民眾在假日與夜間也可以看到基層醫師。
這與「急診壅塞」是2個完全不同的問題。急診壅塞的關鍵在急重症病人需要住院,卻「上不去」,原因可能是住院病床不足、人力不足、病房管理政策等。而因為周日開診率較低(僅15%),病人衝急診造成的「擁擠」,不等於「急診壅塞」
● 輕症病人不一定緊急
【教學提升或人力警訊?醫改會呼籲正視制度根本問題】
台大兒童醫院宣布自2025年8月起,將由主治醫師在夜間現場支援年輕醫師,衛福部部長邱泰源表示,此舉是「令人敬佩」、「對教學、兒童照護及民眾健康三方皆有助益的新模式」。邱部長作為領導衛福部的長官,卻嚴重忽視冰山底下的根本問題,醫改會予以嚴正譴責,並點出三大值得深入檢視制度性隱憂:
❶ 醫療人力斷層持續惡化:重症醫師出現預警訊號
雖然院方表示,制度調整旨在提升教學品質、強化第一線支援,但回顧歷年人力趨勢可見,主治醫師本應是穩定支撐醫療體系的關鍵角色。從過去可能只有在小醫院可見主治醫師值班、到去年與今年初陸續有醫學中心實施主治醫師值班,到今日連台大作為公立教學醫院的龍頭機構,都面臨無法填補住院醫師人力的困境,顯示兒科臨床與重症領域已出現嚴重人力警訊。今年4月台大兒醫甚至出現超過60歲主治醫師參與夜班支援,更突顯醫療基層人力的斷層與壓力。
從直美現象、資深住院醫師不願留任,衍伸到主治醫師值夜班,需要看到人力培育與留任制度出現多處的供給斷層,未來若主治醫師夜班成為常態,對重症照護品質恐形成連鎖衝擊。
一位資深的急診醫師痛陳「這不是生活,是24小時潛水,只能偶爾快溺死的時候探頭換氣。這種班無論給我多少錢我也不要做了」
嘉義長庚內部群組傳出「身為雲嘉南最後後送中心,因無神經科人力,無法收至腦中風者,請直接聯絡他院急診轉院」
台灣急診醫學會最近指出,「今年通過急診專科醫師考試的人數還不到100位,但預估今年將離職的急診醫師將超過100位」
。
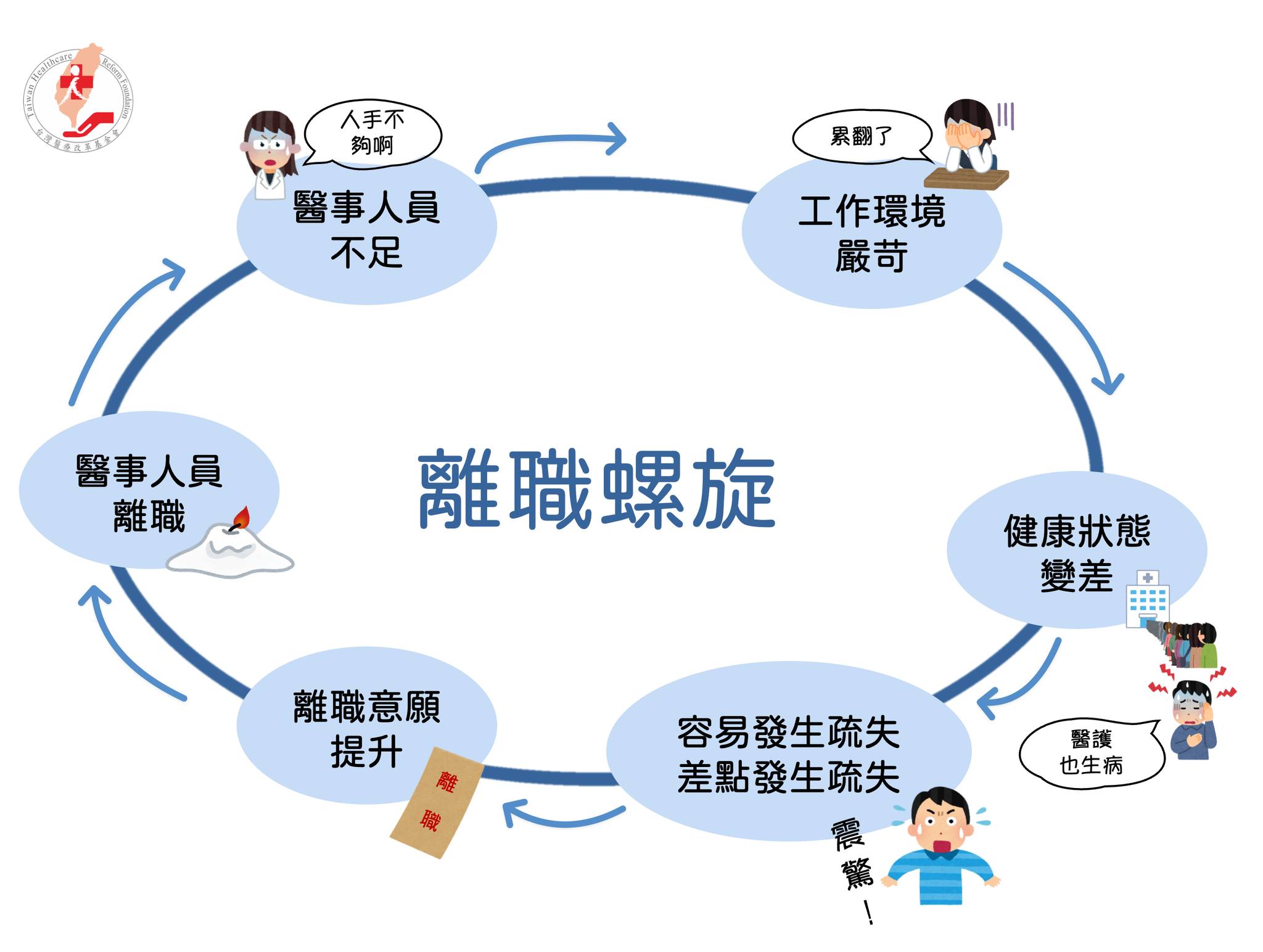
● 冰凍三尺,非一日之寒
最近許多團體,紛紛預警與疾呼急重症專科醫師、護理人力流失的現象。從前陣子的護理人員、急診醫師,到重症醫師等,醫療品質正面對燃眉之急。
醫改會也曾提醒病人滯留急診,其主因是醫院的病床管理、醫護人力狀況等因素,而這些問題都不是現在才發生,是醫療第一線的真實寫照,是醫病長期的怨與苦。
這些問題都與醫療的勞動環境,有沒有確實改善息息相關。
。
● 打破離職螺旋

醫改會長年追蹤健保財報公開的情形。因為財報公開依二代循健保資訊透明公開之原則,強化民眾監督與參與,是落實的社會問責重要手段之一。
● 解讀.解讀.解讀
解讀很重要,所以說三遍。近年來,財報資訊公開已建置系統,視覺化也有了些許進展。然而,對民眾與醫護來說,最重要的是,這些資料有什麼意涵?反映出我們健保制度的什麼問題?每一筆費用有沒有妥善運用?
各家醫療院所的結餘變化、收入結構,以及分布的狀況,都仰賴健保署的分析與解讀。
在與其他院所相較之下,部分院所醫療本業或非本業收入,高出同儕平均值較多,醫療服務案件的特性、服務方式、收入結構,有沒有值得借鏡、反思之處。反之,有些經營困難的院所不乏是有理念、具良好管理方針的院所,這些院所則遇到什麼困境。
更重要的是,交叉分析與解讀的一些醫療品質指標,像是各家醫院門住診的比例、平行轉診率與下轉率、三班護病比、門診輕症照護率等。
整體而言,財報資訊解讀,有助於了解地區之間、層級之間是否存在勞逸不均、分配不均的現象等。對未來推動支付制度改革、地區醫療資源的規劃,也是一大助力。
⋯
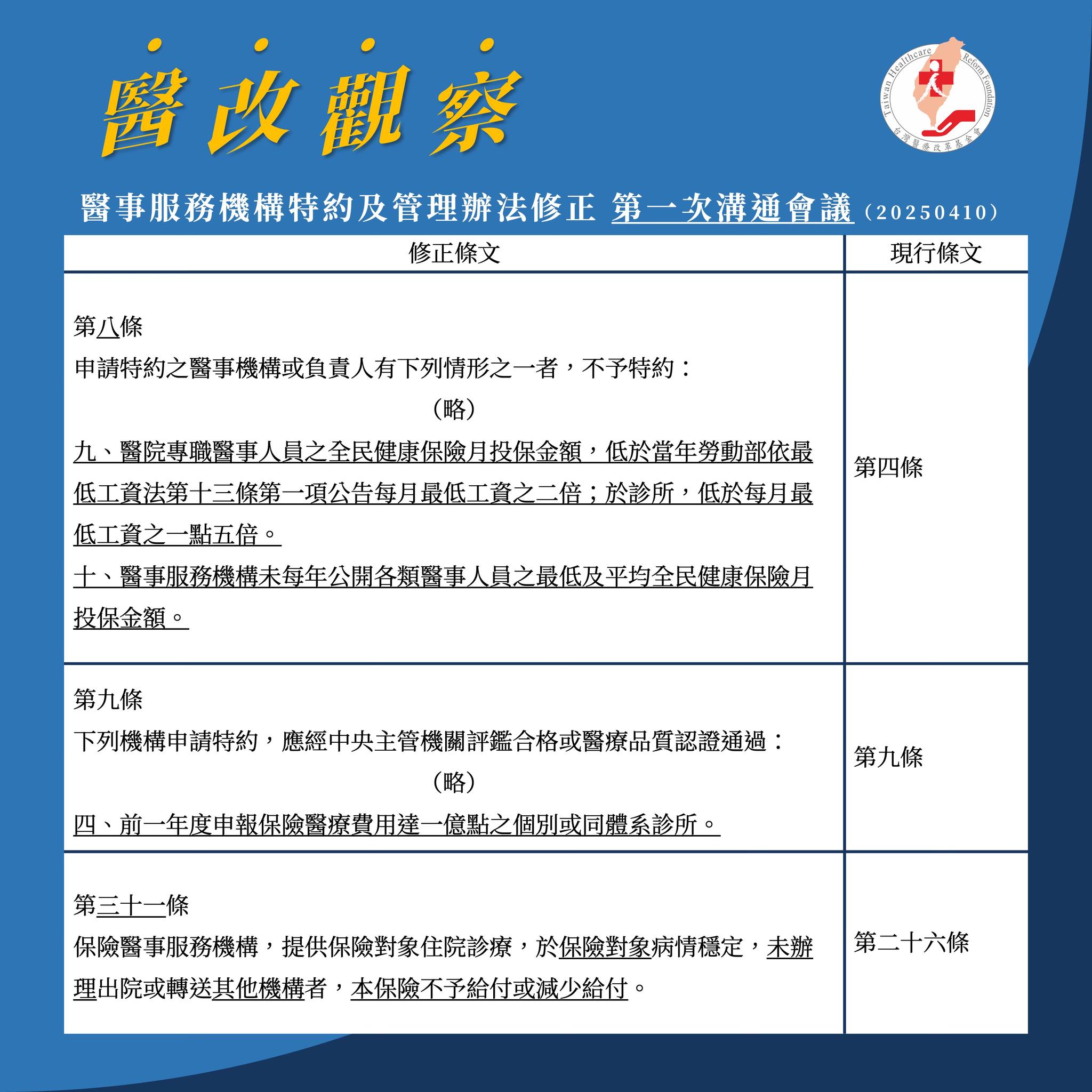
【醫改觀察】〖健保醫事服務機構特約及管理辦法修正第1次溝通會議〗
距前次「機構特約及管理辦法修正」已經超過10年,隨著醫療生態變遷,確實有修正必要。
昨日(4.10)健保署邀集醫界、病友團體、民間團體、學者專家召開「機構特約及管理辦法修正」的溝通會議。會中,在保障薪資、特約資格、診所評鑑、病房管理等修正條文有諸多討論。
署長也定調,本次的修正是因為醫界訴求、健康台灣決議、立委關切與解決實務問題。
以下針對3項爭議較大的重點條文,來說我們的觀察:
❶ 醫事人員薪資未達一定水準的醫院、診所或未公開資料,不予特約
近年健保總額與公務預算常態挹注醫療院所的人力,基層人員、社會大眾都很關心醫事人員的勞動環境與待遇,有沒有具體改善。健保署自然有責任瞭解與對外說明費用流向與用途。同時,「協請醫事機構提升醫事人員待遇及公開資訊」,也是健康台灣的決議。
因此修正條文規定,專職醫院醫事人員的健保投保金額需高於每月最低工資2倍、診所要高於1.5倍,否則不予特約。
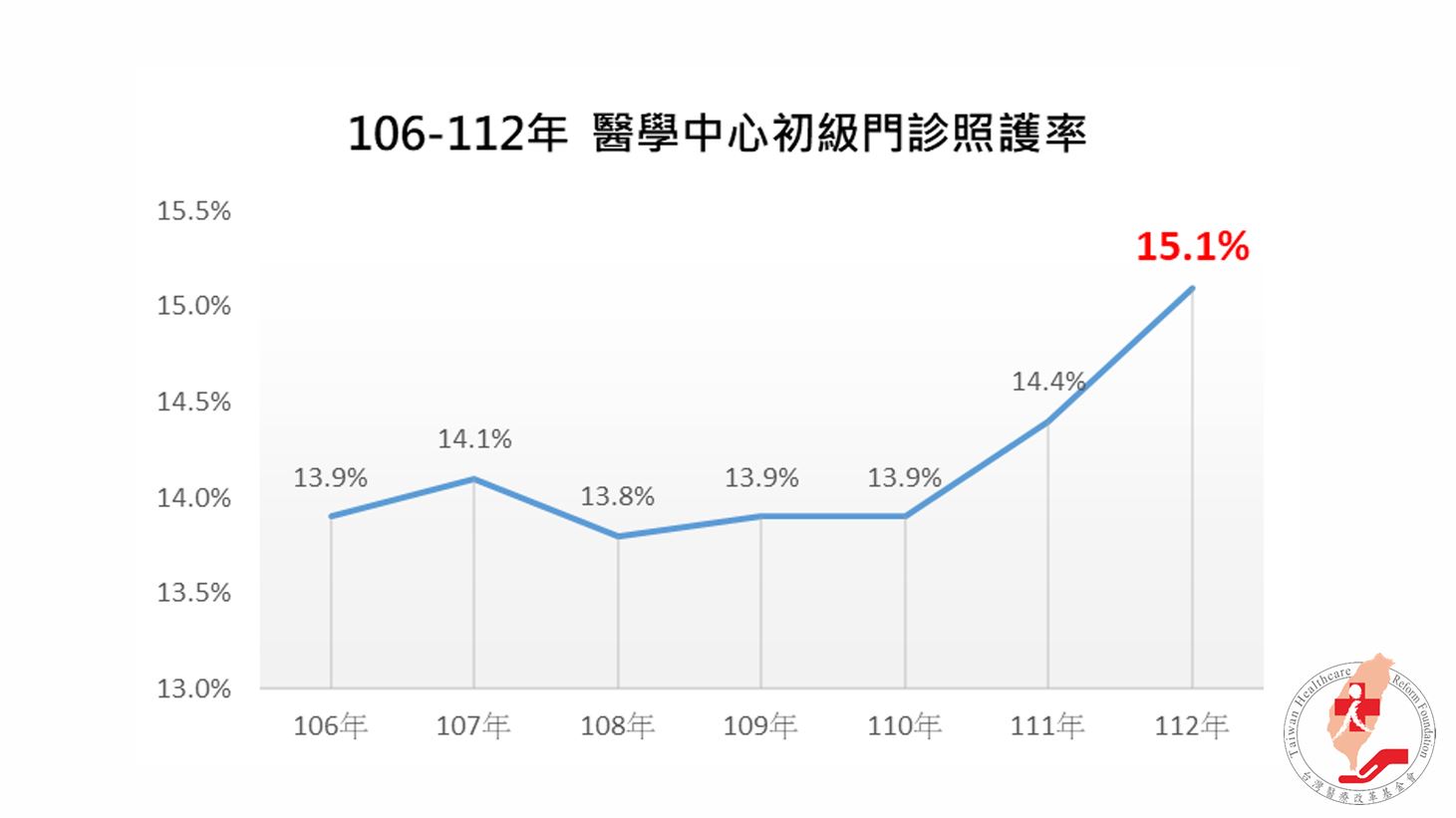
分級醫療推動迄今,歷經保費調漲、掛號費調漲與部分負擔新制上路,但多年過去:
▲ 醫學中心還是衝輕症,初級門診照護率沒有改善,甚至在疫後高速攀升
▲ 醫學中心下轉率不佳,113年僅有0.25%
這些現象顯示分級醫療的失靈。
醫學中心全台共有23家,而台北區就有10家,一直是健保分區管理的重點。面對保障點值所帶來的衝量疑慮,健保署於全國實施個別醫院總額(台北區最晚實施,將於4月1日上路),希望減少大醫院的非必要門診量。
●「向上提升 or 向下沉淪」
近日有部分醫院分享好的管理配套,包含加強區域結盟、推動整合醫療方案、加強轉診聯繫,減少非必要或名醫門診時段等。但也有醫院表示評估可能會以調漲掛號來因應。過去在推動門診減量時,醫改會曾觀察到許多因應行為,像是調漲掛號費、健保轉自費,或是高報疾病嚴重度、診療費歸零、發展院前診所等狀況。
● 署方應表列不當樣態,全民共同監督
面對第一線的醫事人員的警示,沒想到政府今日緊急召開相關會議,卻仍端出宛如平行時空的回應,讓人有種「聽君一席話,如聽一席話」的感受。
⋯
急診醫學會本月22號發表聲明,強調急診壅塞情況已達前所未有的嚴重,呼籲政府應介入公權力,並提出短期應變措施、建立急診緊急應變機制等4大改革措施,引發各界熱烈討論。針對急診壅塞燒不停,政府怎麼說:
■ 行政院卓榮泰院長:請衛福部協助參考推行已緩解之醫院經驗與處置方案
■ 衛福部邱泰源部長:醫院靈活調整急診及門診住院比率,2/13-3/15間特殊病房可彈性調整為一般病房,健保方面也會研擬護理人員相關獎勵措施與急重症給付的調整
■ 衛福部林靜儀次長:要求各院落實評鑑時所提急救程序、尚未啟動內部調節機制的院所則請衛生局協助,加強醫院區域聯防機制;有七成的病人不屬於急重症,呼籲民眾不要衝急診
■ 醫事司劉越萍司長:2/10待床超過100床的有五家醫中,現在只剩一間,傳染病疫情預計到三月初就會緩解
■ 護理司蔡淑鳳司長:跟同期相比,去年12月醫學中心護理人力增加3676人、今年1月3667人、2月迄今也有3928人;有急診的醫中跟區域醫院護理人力都是增加的
⋯
但第一線的醫護人員反映實況卻是: