監督你我的健保費
調高醫師診察費
能解決內外婦兒科醫師「四大皆空」的問題嗎??
研發組研究員 邱宜君
最近媒體與醫界以「四大皆空」來形容健保制度不合理,導致內、外、婦、兒四大科醫師人力流失的處境,但衛生署卻說人力並未不足;各說各話的情形,卻讓人一頭霧水。
健保費協會協商明(100)年總額時,也決定「加碼」調整醫師費以改善這問題,但是要調哪幾科就吵翻天。這期我們就帶大家來分析看看---
內、外、婦、兒「四大皆空」的真相?
醫界說法:四大科人力嚴重萎縮!
醫院為這四科開出來的醫師名額很多,但是來應徵的醫師卻不足,一定是少子化,外加高風險、醫師勞力密集等因素,導致四科變冷門,再這樣下去,民眾以後恐怕得到國外開刀。
也有人提出以調高這四科診療費作為解決辦法(資料來源:100 年度總額協商暨 163 次委員會議紀錄),引發其他科別的不滿。
衛生署說法:四大科人力並未不足!
衛生署也發出新聞稿指出,由醫院 26 類專科醫師的人數資料顯示 ,從民國 93 到 98 年,內外婦兒的醫院專科醫師人數都向上成長,內科成長 26%,外科成長 23%,婦科和兒科也各成長 2% 和 9%。
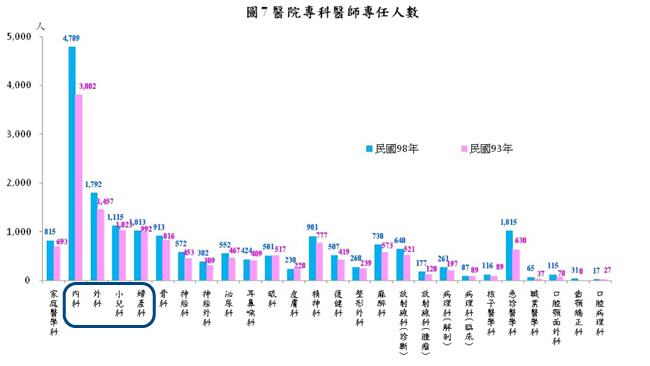
(資料來源:行政院衛生署簡要分析:民國98年醫療機構現況及醫院醫療服務量統計分析」)
單看民國 98 年醫院專科醫師的分佈狀況也可發現,內科占 26.6% 最多,其次為外科占 9.9%,小兒科占 6.2%;婦產科占 5.6%,其餘各專科醫師所占比率都在 5% 以下。
內、外、婦、兒四科在醫院備感壓力是真的,衛生署的數據也是真的,到底真相是什麼?這個複雜的議題,至少牽涉到兩個層次:政府和醫院資源分配的合理性,以及醫事人員勞動條件的合理性。還需要更多的資訊,回歸到制度面,也才能發想根本的解決之道。
都是「健保給付不足」惹的禍?
健保費協會協商總額時,也考慮四大皆空的科別為醫療主體,但現已少有醫學生會選擇這些專科,健保支付偏低是原因之一,計畫「加碼」調整醫師費以改善這問題。
付費者代表堅持「錢要用在刀口上」,少子化趨勢讓小兒科、婦產科愈來愈艱困,外科因醫療科技進步,侵入性手術愈來愈少,等到真要動手術,可能會找不到醫生,所以應該只調整兒科、婦產科與外科醫師診察的支付標準。
但醫界代表認為只調三科對其他科別衝擊太大,回去很難交代,故主張全面調高醫師診察費,醫界內部再自行調整即可;但付費者代表卻認為全面調高會導致所有醫師「衝量」,最後只同意有限度調整。
錢用在刀口 VS. 雨露均霑
但這樣真能解決問題嗎?在健保財務吃緊、缺乏透明客觀資訊合理分析的困境下,各科爭吵給付不足而爭取調整費用,恐怕只是「挖東牆、補西牆」,難讓醫界興利與健保永續經營。二代健保儘早通過,打通健保財務與資訊透明兩大任督二脈,或許才能解決問題。
財報公開才是調整給付的基礎
政府有責任將全民的資源作合理的分配,但是在沒有透明的財報可以檢視的情況下,喊價式的要求,是無法令人心服口服的。唯有公開的財報,才能真正看出健保虧待醫院什麼,進而依據不同醫療服務的成本,去做合理的分配。
同樣的,醫院獲得了無論是來自政府或民眾的經費之後,是不是用刀口上,是不是對不賺錢的科別大小眼,是不是真正執行了專案…這些都是品質指標看不出來的,也唯有公開財報,在才能夠讓經費被使用的情形,接受公評。
勞動條件差?支持醫師納入勞基法才真正有保障
所有醫療保健服務業都已在民國 87 年納入了勞基法,醫師卻被獨漏在外,失去了基本工資、合理工時、假休的保障,導致醫師就算極度疲累卻必須硬撐工作,再這樣的情況下,內、外、婦、兒四科醫師當然更加叫苦連天。
醫院經營者應支持醫師和其他所有的醫療人員一樣,納入勞基法,並且依法規劃人力調度,讓每一位醫事人員都有足夠的休息和合理的報酬。醫事人員的勞動有了保障,才能期待高風險的科別也可以重拾專業尊嚴、提高醫療品質,促進醫病互信關係。
