廖恩靈、辜智芬(醫改會實習研究員、研究員) 感謝聯合勸募  贊助
贊助
根據醫改會的調查顯示,86%民眾想要在地好命善終,不願意接受無效醫療的拖磨,但是國內卻僅有44.5%在家往生,這近4.5成中還包括不少是在醫院救到最後,才留著最後一口氣送回家中的個案。
近日瓊瑤為了是否要替失智丈夫做出插鼻胃管的醫療抉擇,而陷入家庭糾紛。究竟高齡者在臨終階段會自然漸漸失去食慾,真的需要營養充足而不斷進食嗎?我們能接受因為照顧或餵食方便而替病人選擇不同的醫療處置嗎?相信是大家關心的話題,也是你我走到人生最後一哩路時,必須面對的人生期末考題。
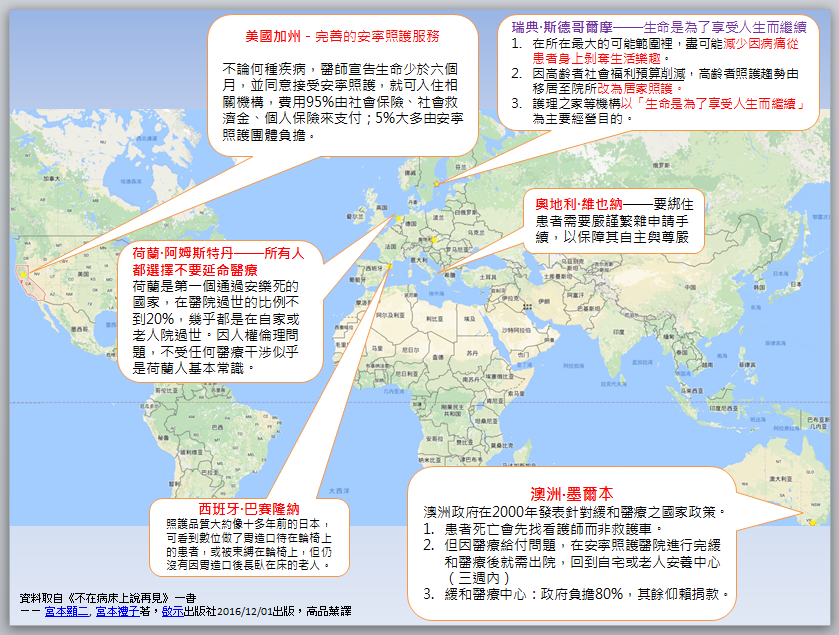
我國因傳統價值觀念與健保制度的不同,台灣在推動安寧醫療上遭遇到重重難關。那以推廣安寧去機構化、社區化為主的先進國家怎麼做呢?我們特別參考《不在病床上說再見》一書,整理幾個先進國家的政策作法如上圖,希望帶動更多討論並做為我國制定好命善終醫療照護政策之參考(詳見上圖)。
附表
美國/加州不論何種疾病,醫師宣告生命少於6個月,且患者同意接受安寧照護,就可入住相關機構,費用95%由社會保險、社會救濟金、個人保險來支付;5%大多由安寧照護團體負擔。 |
瑞典在最大可能範圍裡,盡可能減少因病痛從患者身上剝奪生活樂趣;由於社會福利預算削減,高齡者照護趨勢由移居至院所改為居家照護;護理之家等機構以「生命是為了享受人生而繼續」為主要經營目的。 |
澳洲2000年發表針對緩和醫療的國家政策。患者死亡會先找看護而非救護車,因醫療給付,在安寧照護醫院進行緩和醫護後就需出院,三周內回到自宅或老人安養中心。緩和醫療中心由政府負擔80%,其餘仰賴捐款。 |
荷蘭荷蘭是第一個通過安樂死的國家,在醫院過世的比率不到20%,幾乎都是在自家或老人院過世。因人權倫理問題,不受任何醫療干涉,是荷蘭人基本常識。 |
以上資料參考自《不在病床上說再見》一書,醫改會整理